Corría el año 1890 cuando un cirujano del Hospital de Cáncer de Nueva York, William Coleyg, recibía a una paciente de 17 años que llevaba días con una mano hinchada y dolorida luego de que se le hubiera quedado atrapada entre dos asientos de un tren. A la chica se le hicieron pruebas diversas pero finalmente el médico llegó a la conclusión de que esos síntomas no se relacionaban con un accidente sino con algo sin relación alguna con el episodio: la joven tenía un sarcoma, un tumor maligno, y aunque le amputaron parte del brazo, murió poco meses más tarde.
William Coleyg no entendía por qué había pasado eso, y buscó, estudió lo que otros médicos habían publicado hasta ese momento y halló lo que hoy se considera fue, de algún modo, el germen de lo que actualmente es la inmunoterapia. El cirujano estadounidense encontró que un paciente diagnosticado también con un sarcoma se había librado del tumor, después de sufrir una infección por una bacteria del género Streptococo. Y entonces Coley tuvo una idea: el tumor había reaccionado no necesariamente contra la bacteria, sino también contra el tumor maligno. Así fue que durante años infectó a pacientes con la bacteria, con la idea de fortalecer las defensas para atacar a las células invasoras, logrando en ocasiones resultados positivos, aunque modestos, y en otros, negativos. El cirujano no logró nunca saber por qué se daban estas variaciones.
Lo que ya se ha hecho costumbre nombrar como “cáncer” comprende en realidad enfermedades muy diversas, todas caracterizadas por la proliferación no controlada de células anormales que tienen la capacidad de expandirse hacia tejidos sanos del organismo. Con el tiempo, los tratamientos que se fueron imponiendo fueron la cirugía, la radioterapia y la quimioterapia, con diferentes variantes que incluso llegaron a ganar premios Nobel en su momento, como el tratamiento hormonal para el cáncer de próstata y el transplante de médula ósea para enfrentar la leucemia. Pero los cánceres en esta díos avanzados siguieron siendo un desafío, difíciles de tratar, algunos imposibles de frenar.
En el camino por dar con nuevas alternativas la inmunoterapia fue rescatada de los arcones. Y así es como el lunes 1 de octubre la Academia de Ciencias Sueca le otorgó el Premio Nobel de Medicina y Fisiología a dos científicos, James Allison (estadounidense) y a Tasuku Honjo (japonés) por sus hallazgos relacionados con una terapia totalmente diferente, revolucionaria, respecto de las actuales.

La inmunoterapia, que de ella se trata, se basa en la capacidad de estimular la habilidad inherente que tiene nuestro sistema inmune de atacar a las célulares tumorales para proteger al organismo.
Desde su laboratorio, Allison estudió una proteína que funciona como un freno para el sistema inmune, y fue capaz de advertir el potencial que podía haber en quitar ese freno y liberar a las células que conforman las defensas del organismo para atacar al cuerpo extraño, al tumor. Así fue como comenzó a desarrollar enfoques para dar con un tratamiento contra el cáncer.
Lejos, en otro espacio, Honjo descubría la existencia de otra proteína que también frenaba al sistema inmune, pero a su modo. También se dedicó a diseñar estrategias para el desarrollo de tratamientos que, para su sorpresa, demostraron ser efectivas en la lucha contra las células malignas. Ambos científicos demostraron cómo, a través de estrategias distintas que permiten desarmar los mecanismos de frenado de ciertas proteínas es factible darle impulso al sistema inmune y convertirlo en una nueva opción para tratar distintos tipos de cáncer.
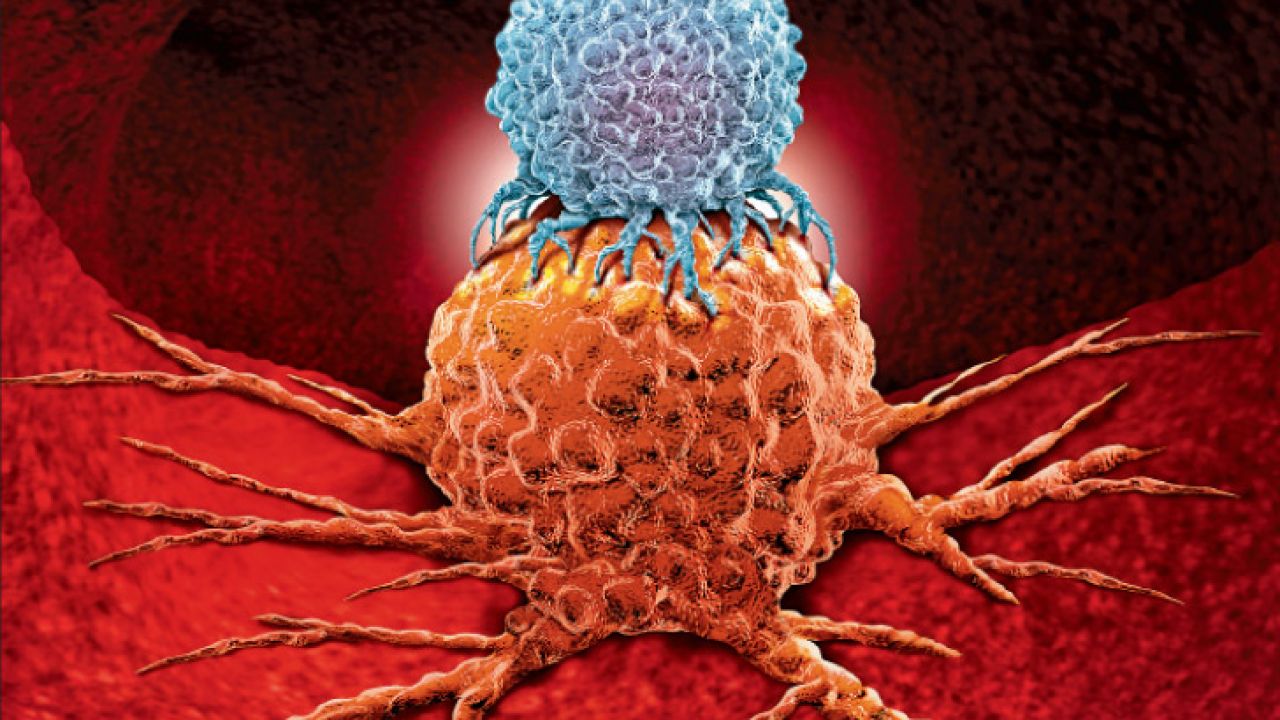
Armada interior. La principal característica de nuestro sistema inmune es la habilidad de discriminar a los propios de los extraños, al nosotros de los ellos; las células del sistema inmune actúan enviándose mensajes que explican “es una de las nuestras” o “es una invasora”, y lo hacen tanto frente a virus y a bacterias, como ante otros agentes y sustancias que pueden ser consideradas como peligrosas para el organismo. Cuando eso sucede es cuando los y las invasoras son atacadas y eliminadas.
Las células T (un tipo de glóbulos blancos), son estratégicos en este proeso de vigilancia y defensa. Poseen receptores que se adhieren a aquellas estructuras que son identificadas como extrañas, convirtiéndose en blancos móviles que desatan la respuesta del sistema inmune para lanzarse a la batalla.
También hay proteínas que actúan como aceleradoras de las células T y, a la inversa, otras que frenan la activación del sistema inmune. De algún modo es una danza intrincada, un dominó que descansa sobre un delicado equilibrio entre aceleradores y puntos de freno para que la batalla pueda ser controlada. ¿Por qué? Porque las células que defienden al organismo precisan atacar a los agentes dañinos, pero en este camino es indispensable que eviten excesos, dado que los mismos podrían terminar en una destrucción autoinmune de células y tejidos sanos.
Variedad de defensores. James Allison estudiaba desde la Universidad de California a la proteína bloqueante CTLA-4 de las células T y se dedicó a desarrollar un anticuerpo que pudiera pegársele para impedirle ejercer su función de frenar al sistema inmune. El primer experimento fue en 1994: aquellos ratones con cáncer que habían sido tratados por medio de este anticuerpo se curaron. Con un resultado exitoso, la industria farmacéutica demostró poco interés por entonces. Y el equipo de científicos se concentró en diseñar y desarrollar una estrategia basada en principios similares, pero para aplicar en seres humanos.
Llevó tiempo, pero en el año 2010 un estudio clínico masivo dió como resultado que en varios pacientes con un melanoma avanzado el cáncer había desaparecido.
En la otra punta del planeta, más precisamente en Kyoto, el otro premiado con el Nobel, Tasuku Honjo, había descubierto en 1992 otra proteína que se expresaba en la superficie de las células T: la PD-1. Luego de arrojar buenos resultados en los testeos sobre animales, el año 2012 mostró que la terapia desarrollada basándose en esta proteína era efectiva para tratar diversos cánceres, y con resultados rotundos: hubo pacientes que experimentaron remisiones de largo plazo y hasta posibles curas en pacientes con cánceres en etapa metastásica, algo hasta ese momento impensable.
A partir de entonces, la inmunoterapia contra los tumores malignos no ha tenido freno. Los estudios clínicos se han venido sucediendo y ahora ya no es considerada una hipótesis lejana, sino una posibilidad para ciertos grupos de pacientes que padecen cánceres en estados avanzados. Hasta el momento, hay cuatro inhibidores de punto de control inmunitarios, que no son otra cosa que las drogas que bloquean el mecanismo que las células cancerosas usan para apagar al sistema inmune. Esto permite que las células T (críticas para las defensas del organismo) den batalla al tumor.
Las terapias de punto de control contra la proteína PD-1 han sido hasta ahora las que más efectividad han demostrado sobre diversos tipos de cáncer, incluyendo el de pulmón, el renal, el linfoma y el melanoma. La combinación de terapias que actúen de manera combinada sobre la CTLA-4 y la PD-1 pueden ser inclusive más efectivas, por ejemplo, en casos de melanoma particularmente maligno.
¿Efectos secundarios? Los hay, y pueden ser provocados por una respuesta sobrepasada del sistema inmune, lo que causa una reacción autoinmune exagerada, por lo general manejable por los especialistas. Pero los estudios siguen, como siempre sucede con la ciencia, tanto para mejorar la efectividad de los tratamientos como para hallar otros puntos que puedan servir como blancos de acción y, siempre, con el objetivo de reducir los efectos colaterales. l



















Comentarios